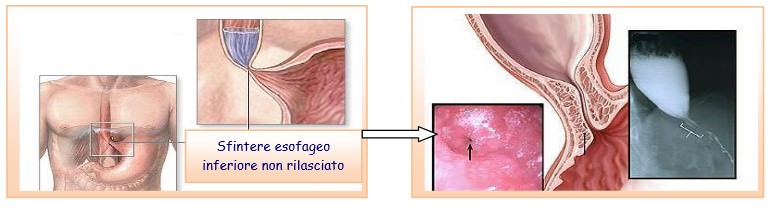
L’acalasia esofagea è una malattia cronica e progressiva determinata dal mancato o inadeguato rilasciamento dello sfintere esofageo inferiore durante la deglutizione e dall’assenza di una attività peristaltica coordinata del corpo esofageo, ovvero una mancata propagazione delle onde che permettono al cibo di percorrere l’esofago e di arrivare nello stomaco.
Fisiopatologicamente vi è una degenerazione, congenita o acquisita, dell’innervazione vagale della muscolatura liscia dell’esofago medio e dello sfintere esofageo inferiore (LES).
La forma più comune, l’acalasia primaria (di tipo idiopatico), è causata da un’anomala innervazione della muscolatura liscia dell’esofago, in assenza di altre condizioni patologiche.
Alcuni dei possibili meccanismi eziopatogenetici possono essere riferiti a patologia infettiva neurotropa (come malattia di Chagas), a degenerazione dei plessi intramurali (plesso di Auerbach) o a un disordine infiammatorio autoimmune. Inoltre la letteratura riporta l’associazione di acalasia con insufficienza surrenalica e assenza di lacrimazione (Sindrome di Allgrave).
L’incidenza è di 1 caso su 100.000 abitanti/anno, prevalentemente fra i 25 e i 60 anni, senza differenze tra i due sessi. I sintomi dell’acalasia possono comparire in qualsiasi momento della vita e, in genere, si presentano gradualmente. Si possono distinguere tre fasi della malattia.
La prima fase in cui sintomi più frequenti sono “disfagia” (difficoltà nella deglutizione, intermittente o paradossa, cioè più marcata per i liquidi che per i solidi) e “dolore” in caso di arresto del bolo alimentare.
La seconda fase è caratterizzata da una disfagia costante con rigurgito, pirosi e dilatazione esofagea (megaesofago compesato).
Infine la terza fase in cui la sindrome disfagica porta ad una compromissione generale per difficoltà a nutrirsi, con dolore per la distensione del viscere che può portare a polmoniti ab-ingestis per i rigurgiti continui (megaesofago scompensato).
I principali sintomi dell’acalasia esofagea includono quindi:
Le complicazioni dell’acalasia includono la perdita di peso e la polmonite ab-ingestis. Spesso si verifica l’infiammazione dell’esofago, detta esofagite, che è causata dall’effetto irritante del cibo e dei fluidi che si raccolgono nell’esofago per periodi prolungati di tempo. In alcuni casi possono anche essere presenti ulcere. Vi sono evidenze scientifiche che dimostrano come l’acalasia aumenti il rischio di tumore dell’esofago, per cui spesso si raccomanda ai pazienti con acalasia di sottoporsi regolarmente ad endoscopia. La diagnosi di acalasia inizia con un’accurata anamnesi, con una raccolta dei sintomi e delle modalità con cui essi si manifestano.
Le indagini strumentali vengono in aiuto per indagare sia la morfologia esofagea (esame radiologico e/o endoscopico) che la funzionalità esofagea (esame manometrico). La radiografia esofago-gastrica con pasto baritato evidenzia la netta contrazione dello sfintere cardiale, con passaggio filiforme del bario nel lume dell’esofago terminale (immagine “a coda di topo”). In presenza di acalasia, il movimento peristaltico dell’esofago non è coordinato e si associa ad un ritardo nel passaggio del bario nello stomaco. La Manometria esofagea è una metodica che permette di studiare la motilità dell’esofago, introducendovi un catetere in grado di misurare le variazioni pressorie che si verificano nel lume dell’organo. L’EsofagoGastroDuodenoscopia (EGDS) consente di osservare direttamente la mucosa esofagea e di rilevare la contrazione più o meno serrata del cardias, consentendo inolre di escludere malattie che presentano sintomi simili a quelli dell’acalasia (es. neoplasie). Ad oggi non esiste una cura, ma esistono diverse vie di trattamento che aiutano a migliorare i sintomi ed hanno lo scopo di ridurre la pressione all’interno dello sfintere esofageo inferiore, per consentire un più facile passaggio del cibo dall’esofago allo stomaco.
I trattamenti per l’acalasia esofagea includono:
Tuttavia, i farmaci funzionano solo nel breve termine, pertanto la terapia farmacologica non offre la risoluzione definitiva del problema. Un altro trattamento farmacologico consiste nell’inoculazione per via endoscopica di quantità molto piccole di tossina botulinica, che risolvono temporaneamente il disturbo tramite il rilassamento delle fibre muscolari dello sfintere esofageo inferiore. L’iniezione della tossina botulinica è indolore ed efficace per alcuni mesi. Le iniezioni devono essere ripetute frequentemente per ottenere sollievo dai sintomi. Questa procedura può essere la più adatta per i pazienti che non possono sottoporsi ad un intervento chirurgico.
Dilatazione pneumatica per via endoscopica dello sfintere esofageo inferiore: Tramite endoscopio, un palloncino viene introdotto fino allo sfintere esofageo inferiore e gonfiato, dilatando le fibre muscolari dello sfintere, allargandone l’apertura per consentire al cibo di passare nello stomaco e migliorare la deglutizione. La dilatazione è efficace nel 70% dei pazienti. Il trattamento può essere ripetuto dopo uno o più anni per garantire migliori risultati a lungo termine. Tuttavia, il principale rischio connesso alla procedura è la potenziale perforazione dell’esofago.
Chirurgia (Miotomia sec. Heller): L’approccio chirurgico nella cura dell’acalasia è ancora quello più efficace e consiste nella Miotomia sec. Heller, procedura in cui le fibre muscolari del SEI vengono sezionate per circa 8-10 cm in senso longitudinale, consentendo un miglioramento permanente della deglutizione. Le tecniche chirurgiche mini-invasive laparoscopiche sono il “GOLD STANDARD” per il trattamento dell’acalasia.
La miotomia laparoscopica di Heller richiede, di solito, un breve periodo di degenza e presenta un rapido recupero rispetto alla chirurgia convenzionale, in quanto prevede piccole incisioni di pochi centimetri. Presenta un tasso di successo tra l’85% e il 95%. L’effetto indesiderato più frequentemente riscontrato, circa il 25% dei casi, è il reflusso gastro-esofageo. A tale intervento va quindi associata una plastica antireflusso (fundoplicatio sec. Dor) che minimizza il reflusso, proteggendo così l’esofago. La durata media complessiva dell’intervento va dai 60 ai 180 minuti e viene eseguito in anestesia generale.
Il recupero dopo il trattamento chirurgico prevede un protocollo alimentare ben standardizzatoassociato a farmaci inibitori della secrezione acida gastrica (inibitori della pompa protonica)
La maggior parte dei pazienti affetti da acalasia può essere quindi trattata efficacemente.
La terapia chirurgia videolaparoscopica dell’acalasia esofagea è oggi il gold standard riuscendo a risolvere definitivamente la sintomatologia disfagica, nel 80 -90% dei casi a 10 anni e nel 65 % dei casi a 20 anni.