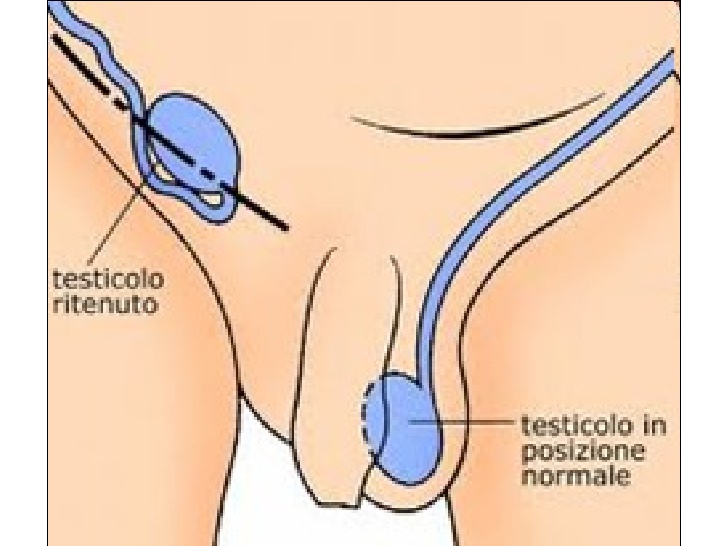
Le patologie del canale inguinale e dei genitali hanno negli ultimi vent’anni, giustamente conquistato l’interesse che meritano da parte di genitori e pediatri. In particolare, il testicolo ritenuto (criptorchidismo) è stato riconosciuto quale possibile causa di infertilità e di cancerizzazione in età adulta e come tale, meritevole di attenzione durante i bilanci di salute effettuate dal pediatra sin dall’età neonatale.
Questa patologia interessa circa il 2-3% dei bambini, nel 90% su un solo lato e nel 10% su entrambi i lati. Il 70% dei casi monolaterali si presenta a destra.
Il testicolo viene definito ritenuto quando esso, anziché essere allocato come di norma nello scroto, è palpabile lungo il canale inguinale e non è spostabile nello scroto o lo è con molta difficoltà e non vi rimane.
Si parla di ectopia del testicolo quando quest’ultimo è palpabile al di fuori del canale inguinale ma, anziché “puntare” verso la sacca scrotale, esso si trova in prossimità dell’ano (ectopia perineale) o in prossimità della piega tra la coscia e l’addome, sopra i vasi femorali (ectopia femorale). Tutte queste condizioni sono riconducibili ad un errore nella normale migrazione del testicolo, durante la vita intra-uterina, dalla cavità addominale, dove si forma, allo scroto.
È importante correggere tale condizione poiché, se non è posizionato in sede scrotale, il testicolo si trova a temperature più elevate, tali da determinare danno alla linea germinale che può anche condurre ad infertilità e aumentato rischio di cancerizzazione.
Si parla di testicolo mobile, cosiddetto “ad ascensore”, quando questo comodamente giunge al fondo della sacca scrotale e solo occasionalmente si trova al di fuori di essa. Questa condizione è assolutamente tollerabile e non ha bisogno, pertanto, di alcun trattamento.
La diagnosi è eminentemente clinica, e si basa sulla ricerca del testicolo mediante una attenta palpazione.
Oggigiorno si fa ricorso, spesso in maniera esagerata, all’ecografia. Questa tecnica è, in verità, utile in pochi casi selezionati (ad esempio in caso di pazienti obesi o nel caso di testicolo non palpabile). La terapia del testicolo ritenuto “vero” è chirurgica. In passato si è fatto ricorso a trattamenti a base di ormoni, ma al giorno d’oggi tale approccio è stato abbandonato in quanto l’effetto è in genere, temporaneo e solo apparente, ma soprattutto perché sono stati dimostrati danni ai tubuli seminiferi.
L’INTERVENTO CHIRURGICO viene, secondo le linee guida più moderne, preferibilmente praticato tra i 6 ed i 12 mesi di vita ed ha lo scopo di riportare il testicolo nello scroto. Esso consiste nell’isolare il testicolo dalle strutture che non ne hanno permesso una corretta discesa e nel riposizionarlo nello scroto.
La degenza ospedaliera ha, in genere, durata di 12 -24 ore. Complicanze di questo tipo di chirurgia possono essere: l’infezione della ferita, il sanguinamento, la recidiva ed, in una percentuale inferiore al 5% dei casi, l’ipotrofia testicolare, cioè uno sviluppo inferiore alla norma del testicolo stesso. Nel bambino con spasticità l’incidenza di recidiva è superiore e può essere ridotta con l’uso di miorilassanti, una categoria di farmaci che determinano la riduzione della contrazione dei muscoli laddove questa è eccessiva.
TESTICOLO NON PALPABILE
Si parla di testicolo non palpabile quando la gonade non è palpabile né a livello dello scroto né lungo la regione corrispondente al canale inguinale. In questo caso può essere utile eseguire una ecografia dell’addome per verificare la presenza e le dimensioni del testicolo “nascosto”. L’approccio terapeutico in questa patologia è, al giorno d’oggi, laparoscopico. Tramite una piccola incisione a livello dell’ombelico si introduce una telecamera per vedere se c’è e dove è posizionato il testicolo.
Tre possono essere le situazioni cui ci si può trovare di fronte:
• 50% circa dei casi: il testicolo è presente in addome: esso può essere all’anello inguinale interno e portato nello scroto con chirurgia tradizionale, o trovarsi all’interno dell’addome con vasi spermatici brevi e richiedere intervento in due tempi.
• 40% circa dei casi: il testicolo può avere sofferto durante la vita fetale (testicolo evanescente). In questi casi è presente un residuo atrofico che in genere viene asportato.
• 10% circa dei casi: agenesia testicolare, in cui il testicolo non si è formato.
Risultati: vari studi hanno dimostrato che la fertilità e l’indice di paternità, nei soggetti adulti trattati in tempo utile e con tecnica adeguata per testicolo ritenuto monolaterale, come pure nei casi di agenesia monolaterale e di testicolo evanescente monolaterale, sono praticamente sovrapponibili a quelli rilevati nella popolazione normale. Nei soggetti con patologia bilaterale, invece, la fertilità e l’indice di paternità rilevati in età adulta sono purtroppo circa la metà dei gruppi di controllo. Ciò è da addebitare, probabilmente, alle alterazioni strutturali spesso rilevate durante l’intervento chirurgico (come la deconnessione tra testicolo ed epididimo). A questo proposito, è bene ricordare che comunque la fertilità maschile deriva da parecchi fattori, e non solo dalla posizione del testicolo.
Per quanto riguarda il rischio di cancerizzazione, infine, si è visto che questo, 25-30 volte maggiore rispetto alla popolazione generale in caso di pazienti con testicoli ritenuti non trattati, probabilmente viene ridotto grazie all’intervento chirurgico. Ciò significa, da un lato, che questi soggetti devono essere, da adulti, comunque coscienti di tale rischio e sottoporsi ad auto-palpazione e a controlli periodici, e che il vantaggio del trattamento risiede soprattutto nella possibilità di rilevare più facilmente, posizionando il testicolo nello scroto, eventuali suoi cambiamenti di volume e di consistenza.
Follow-up: è previsto un controllo chirurgico ad un mese dall’intervento. Inoltre è utile sottoporre il bambino ad un controllo ad un anno e, possibilmente, anche alla pubertà, per monitorare la crescita del testicolo e per stilare un pro-memoria da affidare al medico di base per i controlli a lungo termine.
Con la collaborazione del Dr. Sebastiano Cacciaguerra, Direttore Unità Operativa Complessa di Chirurgia Pediatrica – ARNAS Garibaldi, Catania.