Viene definita sterilità (infertilità) l’assenza di concepimento, oltre ai casi di patologia riconosciuta, dopo 12/24 mesi di regolari rapporti sessuali non protetti in coppia eterosessuale.
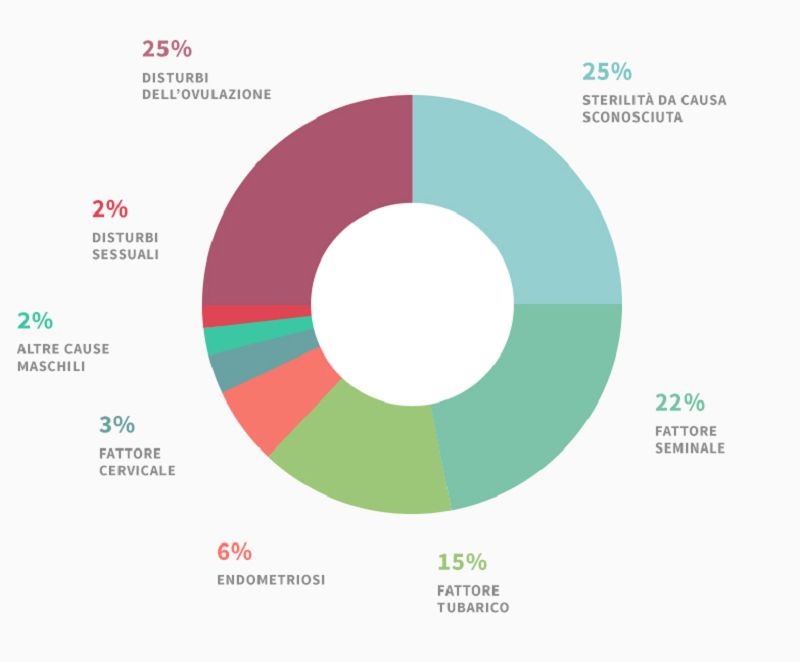
Circa il 35-40% dei casi di infertilità di coppia sono ascrivibili alla donna. Esiste un fattore temporale che si concretizza in tre differenti aspetti e condiziona le strategie diagnostiche: o età della donna; o esposizione alla probabilità di concepire; o riserva ovarica. Tra le più frequenti cause di infertilità femminile c’è la mancanza di ovulazione, generalmente dovuta a squilibri ormonali (patologie tiroidee, iperprolattinemia, sindrome dell’ ovaio policistico, anoressia nervosa, obesità) che alterano i delicati meccanismi di regolazione dell’organismo femminile. In questi casi la diagnostica dell’infertilità si avvale di una serie di dosaggi ormonali, come ad esempio FSH, LH, estradiolo e prolattina nella prima metà del ciclo, e progesterone nella seconda metà del ciclo, tanto più importanti anche con l’avanzare dell’età della donna, infatti intorno ai 35 anni, l’ovaio entra in una fase di “senescenza” per progressiva riduzione numerica degli ovociti e perché quelli residui, per danni accumulati, risultano meno idonei alla fecondazione. In questi casi è necessaria la valutazione della cosiddetta riserva ovarica, mediante la determinazione di FSH, inibina B, ormone antimülleriano ed, eventualmente, mediante il dosaggio dell’ FSH prima e dopo assunzione di clomifene citrato (test al clomifene).
La diagnosi di riserva ovarica mira non solo alla determinazione del potenziale di fertilità futura della donna ma anche alla previsione di risposta all’iperstimolazione in caso di fecondazione in vitro. L’ecografia occupa un ruolo centrale nello studio della donna infertile, permettendo di valutare lo sviluppo dei follicoli ovarici e l’ovulazione, gli aspetti morfo-funzionali e la presenza di eventuali lesioni annessiali o uterine, ed infine la valutazione della pervietà tubarica. Il primo controllo ecografico andrebbe eseguito preferibilmente entro il sesto giorno del ciclo, per analizzare le ovaie, la loro sede, dimensione ed ecostruttura e la presenza di eventuali formazioni patologiche, prime fra tutte le lesioni endometriosiche.
Lo studio dell’utero prevede la misurazione dello spessore endometriale, che varia con la fase del ciclo. L’isterosonografia, che consiste nell’iniezione in cavità uterina di soluzione salina sterile, permette una migliore definizione dei margini endometriali e delle caratteristiche della cavità, e questo è tanto più importante nelle donne infertili, poiché le malformazioni uterine possono rappresentare una causa importante di infertilità di coppia, di fallimenti nella riproduzione assistita e di poliabortività.
Altra causa importante di infertilità femminile sono i danni alle tube, spesso causati da infezioni, che possono provocare una loro totale o parziale chiusura. Un malfunzionamento tubarico può anche derivare da cicatrici esterne e aderenze da precedenti interventi chirurgici in addome. In pratica le cause tubariche di infertilità femminile ostacolano o impediscono agli spermatozoi di incontrare l’ovocita. In un sospetto danno tubarico, un ruolo fondamentale nella diagnostica della coppia infertile è occupato dall’isterosalpingografia, esame scarsamente invasivo che permette una buona valutazione della morfologia e delle eventuali patologie uterine e della pervietà tubarica attraverso l’infusione di mezzo di contrasto o soluzione salina sterile mista ad aria.
Circa il 25% dei casi di infertilità femminile è causato dalla patologia ovulatoria ed una delle più frequenti condizioni associate all’assenza di ovulazione (anovulazione) è la Sindrome dell’ovaio policistico (PCOS). In questo caso il trattamento di prima linea è mirato alle modificazioni dello stile di vita e alla riduzione del peso corporeo in caso di obesità.
Quando la diagnosi è completata il trattamento della coppia sterile deve basarsi su tre principali opzioni:
1. Trattamento medico per ripristinare la fertilità;
2. Trattamento chirurgico per ripristinare la fertilità;
3. Accesso alle procedure di fecondazione assistita.
Dal punto di vista farmacologico è indicato, per l’induzione dell’ovulazione, il clomifene citrato (CC), sebbene alcune donne possano essere resistenti al farmaco anche dopo ripetuti cicli di trattamento. La terapia di seconda linea è rappresentata dalle gonadotropine, il cui utilizzo necessita però di uno stretto monitoraggio per il rischio di iperstimolazione ovarica e gravidanza multipla. Alterazioni del ciclo mestruale, fino all’anovulazione, possono essere dovute ad iperprolattinemia (da adenoma ipofisario, farmaci, ipotiroidismo o disordini renali), il cui trattamento medico, mediante cabergolina o bromocriptina, è spesso estremamente efficace sulla ripresa della fertilità. Nel 25-35% dei casi di infertilità femminile la causa è tubarica ed eventualmente trattabile chirurgicamente con diverse metodiche laparoscopiche o laparotomiche, con buone percentuali di ottenimento di una gravidanza intrauterina (50-65% entro 12-18 mesi), sempre che le tube non siano irrimediabilmente danneggiate. Anche il trattamento dell’infertilità da endometriosi è prevalentemente chirurgico e, negli ultimi anni, decisamente più efficace in termini di percentuale di gravidanze.
Ove indicata e applicabile, la terapia chirurgica dell’infertilità femminile presenta molteplici vantaggi: permette alla donna di concepire spontaneamente ad ogni ciclo ovulatorio con un singolo intervento terapeutico, con incidenza di parti prematuri, tagli cesarei e gravidanze multiple sovrapponibili a quelli della popolazione generale.