Il riscontro di un nodulo tiroideo è un evento piuttosto frequente nella storia clinica di un paziente, manifestandosi alla palpazione nel 7-10% dei casi e fino al 30% dei casi in corso di indagini strumentali. Sono inoltre più comuni nel sesso femminile e nelle zone a carenza iodica. La presentazione clinica può essere variabile in quanto possono essere singoli o multipli (gozzo multinodulare), iper, normo od ipo-funzionanti, benigni o maligni, di grandi o piccole dimensioni, sintomatici od asintomatici; possono inoltre insorgere nell’ambito di una tiroide di normali dimensioni oppure in una ghiandola ingrossata, cioè in un gozzo.
Generalmente il paziente non accusa alcun sintomo o disturbo riconducibile alla presenza dei noduli, che scopre casualmente notando la presenza di una tumefazione del collo o durante accertamenti medici. In presenza di uno o più noduli voluminosi, il paziente può lamentare sintomi e disturbi da compressione, come dolore o difficoltà a deglutire e a respirare. Se il nodulo è iperfunzionante (secerne elevate quantità di ormoni tiroidei) il paziente avverte i sintomi classici dell’ipertiroidismo: nervosismo, tremori, iperidrosi, intolleranza al caldo, astenia, perdita di peso, aumento dell’appetito, tachicardia etc.
Abbiamo a disposizione vari strumenti per sospettare ed eventualmente accertare il carattere di malignità di un nodulo tiroideo, che fortunatamente è bassa attorno al 5% dei casi. L’indagine strumentale di primo livello consiste nell’ecografia della tiroide, che permette di valutare numero, sede, dimensioni e caratteristiche dei noduli; il rischio di malignità, aumenta in presenza di un nodulo isolato ed ipoecogeno (ecograficamente solido), di microcalcificazioni intranodulari e in presenza di margini sfumati od irregolari.
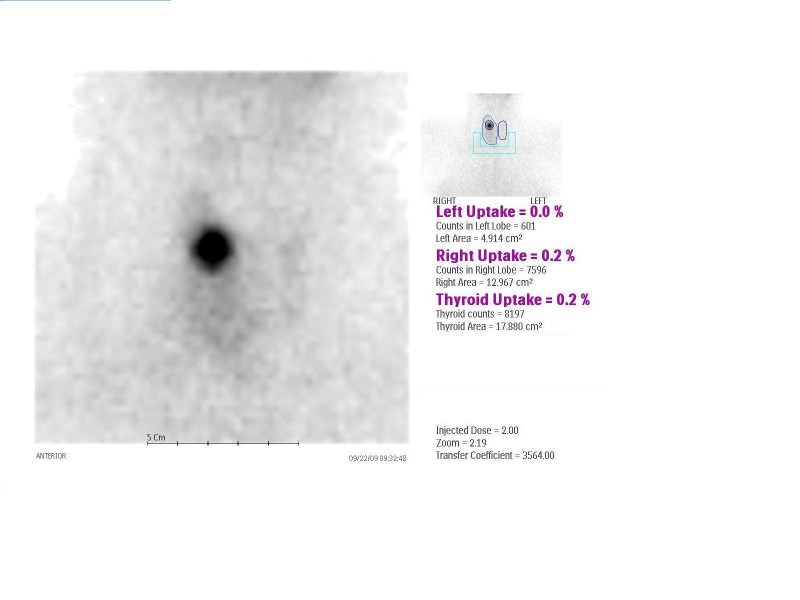
Altri esami strumentali valutano il nodulo dal punto di vista metabolico: la scintigrafia valuta l’attività endocrina e l’eco-color-doppler il grado di vascolarizzazione del nodulo. Il rischio di malignità aumenta in caso di nodulo freddo (ipo-secernente) ed ipervascolarizzazione peri ed intranodulare. La corretta interpretazione dei fattori di rischio e dei criteri ecografici ed eventualmente scintigrafici può fornire un’indicazione di presunzione sulla natura benigna o maligna di un nodulo.
L’agoaspirato della tiroide (FNAb) con esame citologico è il metodo di indagine più efficace per la diagnosi differenziale tra noduli maligni e benigni. Si tratta di un esame di semplice esecuzione, praticamente indolore, con il quale l’endocrinologo preleva sotto guida ecografica una piccola quantità di materiale dal nodulo più a rischio. La terapia ed il trattamento dei noduli tiroidei dipende dalla loro natura.
In caso di noduli tiroidei benigni iperfunzionanti (associati ad ipertiroidismo), sono disponibili le seguenti modalità di intervento: terapia con iodio radioattivo 131, asportazione chirurgica di un’area più o meno estesa della ghiandola, farmaci per la cura dell’ipertiroidismo (ad es. metimazolo).
In caso di noduli tiroidei benigni normofunzionanti, il medico può optare per:
– monitoraggio costante di dimensioni e caratteristiche del nodulo e degli indici ematici di funzionalità endocrina della ghiandola;
– eventuale associazione ad una terapia farmacologica con levotiroxina, in modo da ridurre l’effetto stimolatorio del TSH sulla crescita dei noduli tiroidei;
– asportazione chirurgica di un’area più o meno estesa della ghiandola, indicata quando i noduli causano disturbi e sintomi da compressione (difficoltà a deglutire e/o a respirare).
In caso di noduli tiroidei maligni, è necessaria l’asportazione chirurgica delle tiroide, associata eventualmente all’escissione dei linfonodi locali.